 |
Российская Ассоциация
(РАМЛД) |
Наш адрес:
г.Москва, 119526, а/я 117, РАМЛД,
т/ф.: (495) 433-24-04
г.Москва, 119526, а/я 117, РАМЛД,
т/ф.: (495) 433-24-04
|
автор: Вельков В.В. ЗАО «ДИАКОН», г. Пущино год издания: 2006 |
С-белок – структура, функция, методы определения,
Определение концентрации СРБ широко применяется для мониторинга и контроля эффективности лечения бактериальных и вирусных инфекций, хронических воспалительных, онкологических заболеваний, осложнений в хирургии и гинекологии и др. В статье рассмотрены данные о строении и функциях СРБ – мультифункционального белка острой фазы, играющего важную роль при воспалениях, защите от чужеродных агентов и в аутоиммунных процессах Приведены сведения о диагностическом значении СРБ при острых заболеваниях и при контроле эффективности лечения хронических заболеваний. Подробно обсужден вопрос об использовании в лабораторной практике hs-СРБ – высокочувствительного метода измерения концентрации СРБ и диагностическом значении «базовых концентраций» СРБ.
С-реактивный белок (СРБ) был впервые описан в 1930 г. [28] как белок, показавший в присутствии ионов кальция связывание с С-полисахаридом пневмококка, обнаруживаемый только в крови пациентов с острыми заболеваниями. В этой связи было высказано осторожное предположение, что белок может как_то участвовать в воспалительных процессах [28]. В те времена трудно было даже предположить, какая роль будет уготована СРБ в медицине и, в особенности, в клинической лабораторной диагностике.
Структура и функции СРБ
СРБ принадлежит к эволюционно древнему, медленно изменявшемуся семейству белков, пентраксинам. Этот белок есть уже у членистоногих, которые возникли, по крайней мере, 500 млн лет назад. СРБ состоит из 5 одинаковых субъединиц, нековалентно связанных между собой – отсюда и название – пентраксины. Молекулярная масса каждой субъединицы – 21–23 кДа, молекулярная масса в целом несколько превышает 100 000 [2]
СРБ, выделенный из сыворотки крови методом афинной хроматографии был назван нативным СРБ. Именно эта форма белка долгое время использовалась для изучения биохимических и физиологических характеристик СРБ. В 1983 г было сообщено об обнаружении новой формы СРБ: белок имел более быструю подвижность при электрофорезе и растворимость ниже, чем нативный СРБ. «Новая» форма СРБ («нео_СРБ») ускоряла агрегацию тромбоцитов и секрецию серотонина, модулировала метаболизм арахидоновой кислоты, стимулировала высвобождение интерлейкинов и др.
Другое название этой формы СРБ – мСРБ (мономерный), поскольку нео-СРБ состоит из свободных мономеров, а не из пентамеров. «Нео_СРБ» имеет антигенные детерминанты, отличные от тех, которые имеет нативный СРБ. С помощью моноклональных антител антигены неоСРБ были обнаружены на поверхности лимфоцитов крови человека, киллерных клеток, В клеток и др [10].
Недавно было показано, что в культуре эндотелиальных клеток артерий человека именно мСРБ вызывает быстрое повышение концентрации компонентов воспалительного ответа, таких как хемоаттрактантный белок-1 моноцитов (monocyte chemoattractant protein-1, MCP-1), интерлейкин-8 и др. В этой связи предположено, что для индукции провоспалительного процесса необходим переход пентамерной формыСРБ в мономерную [10].
СРБ – мультифункциональный белок острой фазы, играющий важную роль при воспалениях, защите от чужеродных агентов и в аутоиммунных процессах. В целом, СРБ имеет много свойств, характерных для иммуноглобулинов: он связывается с бактериальными полисахаридами и гликолипидами, с поврежденными мембранами и с экспонированными ядерными антигенами. Это, в свою очередь, приводит к связыванию с C1q и активации классического каскада комплемента что, в результате, вызывает фиксацию расщепленных продуктов фаголитического комплемента. СРБ также связывается с Fc рецепторами и повышает фагоцитоз определенных антигенов и микроорганизмов [2], (рис. 1).
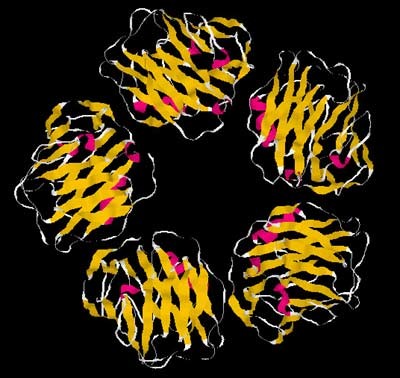
СРБ – центральный компонент острой фазы
У человека, как и у других млекопитающих, острая фаза (ОФ) воспалительного процесса характеризуется повышением температуры, изменением проницаемости сосудов, процессов биосинтеза и метаболизма во многих органах и тканях. В развитии ОФ участвуют иммунная, центральная нервная, эндокринная, сердечно-сосудистая системы организма.
Белки острой фазы (БОФ) – около 30 белков плазмы крови, участвующих в воспалительном ответе организма на различные повреждения. БОФ синтезируются в печени, их концентрация зависит от стадии заболевания и/или от масштабов повреждений. Синтез БОФ включается и регулируется целым рядом медиаторов, среди которых цитокины, анафилотоксины и глюкокортикоиды. Некоторые из этих медиаторов образуют непосредственно в очаге воспаления активированные макрофаги, лимфоциты и другие клетки.
Эти медиаторы могут оказывать как местное, так и общее воздействие. Условно их разделяют на 4 группы:
1. ИЛ-6 и сходные с ним по действию (ИЛ-11, онкостатин М и др.).
2. ИЛ-1 и сходные с ним по действию (ИЛ-1 а, ИЛ-1Р, факторы некроза опухолей ФНО-ОС и ФНО-Р).
3. Глюкокортикоиды.
4. Факторы роста, такие как, инсулин, факторы роста гепатоцитов, фибробластов, тромбоцитов [1, 2].
Регуляция синтеза БОФ – сложный многофакторный процесс, индивидуальный для каждого из белков. Каждый из цитокинов выполняет свою уникальную, независимую функцию. В общих чертах цитокины – первичные активаторы определенных генов, работа которых включается при воспалении, а глюкокортикоиды и факторы роста являются модуляторами действия цитокинов. Как было показано недавно, промотор гена СРБ содержит регуляторные последовательности, взаимодействующие с ИЛ-1 и ИЛ-6 [3, 4].
Особенность большинства БОФ – их неспецифичность (по отношению к первопричине воспаления) и высокая корреляция их концентраций в крови с тяжестью заболевания и с его стадией. Это делает БОФ более удобными маркерами воспаления в отличие, например от, таких, как скорость оседанияэритроцитов (СОЭ), подсчет количества лейкоцитов и сдвиг лейкоцитарной формулы. Именно поэтому ценность определения БОФ для мониторинга течения заболеваний и контроля эффективности лечения трудно переоценить [17, 18]. В то же время дифференциальная диагностическая значимость этих тестов, в силу их неспецифичности, весьма ограничена [19, 20].
СРБ – один из основных участников ОФ: при воспалении концентрация его в крови увеличивается – в 10–100 раз. Выявлена положительная корреляция между изменением уровня СРБ и тяжестью и динамикой клинических проявлений. В этой связи СРБ является наиболее специфичным и чувствительным лабораторным индикатором воспаления и некроза. Определение концентрации СРБ широко применяется для мониторинга и контроля эффективности лечения бактериальных и вирусных инфекций, хронических воспалительных, онкологических заболеваний, осложнений в хирургии и гинекологии и др.
Степень повышения СРБ различается в зависимости от причины воспалительного процесса. При вирусных инфекциях, метастазировании опухолей, вялотекущих хронических и некоторых системных ревматических заболеваниях концентрации СРБ повышаются до 10-30 мг/л.
При бактериальных инфекциях, обострении некоторых хронических воспалительных заболеваний (например, ревматоидного артрита), повреждении тканей (хирургические операции, острый инфаркт миокарда) концентрация СРБ возрастает до 40-100 мг/л (а иногда и до 200 мг/л). Тяжелые генерализованные инфекции, ожоги, сепсис сопровождаются самым значительным увеличением уровня СРБ – до 300 мг/л и более. При воспалениях вместе с СРБ повышаются концентрации и других БОФ [2, 17, 27].
Для диагностики и мониторинга течения хронических процессов целесообразно следить за изменением концентрации не только СРБ, но и уровней более медленно реагирующих маркеров ОФ – кислого α-гликопротеида (орозомукоида) и К-ингибитора протеиназ. Наблюдение только за одним маркером воспаления недостаточно, так как у разных больных возможен дисгармоничный острофазный ответ. Включение в исследование негативных БОФ, таких как альбумин, трансферрин, позволяет получить дополнительные данные о хроническом процессе.
Диагностическое значение СРБ
При острых заболеваниях.
Бактериальная инфекция сопровождается самыми высокими уровнями СРБ (100 мг/л и выше). При эффективной терапии концентрация СРБ снижается уже на следующий день. Если этого не происходит, вопрос о выборе необходимого антибактериального лечения должен решаться с учетом изменений уровня СРБ.
Сепсис у новорожденных. При подозрении на сепсис у новорожденных концентрация СРБ более 12 мг/л – указание на немедленное начало противомикробной терапии.
Следует учитывать, что у части новорожденных бактериальная инфекция может и не сопровождаться резким повышением концентрации СРБ.
Вирусная инфекция – при таких заболеваниях СРБ повышается незначительно (меньше 20 мг/л), что используется для дифференцирования вирусной инфекции от бактериальной. У детей с менингитом СРБ в концентрации выше 20 мг/л – безусловное основание для начала антибиотикотерапии.
Нейтропения. Уровень СРБ более 10 мг/л при нейтропении у взрослого пациента может оказаться единственным объективным указанием на наличие бактериальной инфекции и необходимость применения антибиотиков.
Послеоперационные осложнения. Если в течение 4–5 дней после хирургической операции СРБ продолжает оставаться высоким (или увеличивается), это указывает на развитие осложнений (пневмонии, тромбофлебита, раневого абсцесса).
Сопутствующие бактериальные инфекции. При любых заболеваниях, либо после операции присоединение бактериальной инфекции, будь то местный процесс или сепсис, сопровождается повышением уровней белков ОФ, концентрация СРБ становится большей, чем 100 мг/л. При этом повышаются так же концентрации α1-антитрипсина и орозомукоида.
Некроз тканей вызывает острофазный ответ, аналогичный тому, что возникает при бактериальной инфекции. Острофазный ответ возможен при инфаркте миокарда, опухолевых некрозах тканей почки, легкого, толстого кишечника. Если при высоком уровне БОФ не удается обнаружить явных признаков воспаления, это четко указывает, что больного следует обследовать на наличие злокачественного заболевания.
При контроле эффективности лечения хронических заболеваний.
Системные ревматические заболевания сопровождаются резким увеличением целого спектра БОФ; уменьшение их концентрации при ревматоидном артрите четко указывает на эффективность лечения. При системном васкулите мониторирование СРБ – объективный тест, позволяющий минимизировать дозы стероидов.
Воспалительные заболевания желудочно-кишечного тракта. Болезнь Крона сопровождается сильной ОФ, но при неспецифическом язвенном колите ОФ незначительна. При функциональных расстройствах БОФ обычно не увеличены.
Злокачественные опухоли. В этих случаях возможны различные изменения уровней БОФ, так как это зависит от присоединения инфекции, некроза тканей, нарушения функций органов вследствие возникновения непроходимости респираторных путей или желудочно_кишечного
тракта, влияния иммуносупрессии и химиотерапии.
Массивный острофазный ответ наблюдается при некрозе солидных опухолей. Лимфомы, напротив, редко сопровождаются тканевым некрозом и изменением спектра белков плазмы. При миеломе возможна очень сильная ОФ, вызванная повышенным синтезом ИЛ-6 опухолевыми клетками – это плохой прогностический признак.
Вторичный амилоидоз. Повышение уровня СРБ коррелирует с развитием почечных осложнений.
Отторжение трансплантата. При отторжении сердечного аллотрансплантанта высокий уровень СРБ коррелирует с инфекционными осложнениями, но не свидетельствует об отторжении как о таковом, тогда как при отторжениипочечного трансплантата сильный острофазный ответ – один из ранних индикаторов отторжения.
Таким образом, значительное повышение уровня СРБ и других БОФ может достаточно четко указывать как на диагноз, так и на эффективность проводимой терапии [1, 30, 31]. Однако этим клиническое значение определения концентрации СРБ далеко не исчерпывается.
Hs-СРБ – высокочувствительный метод измерения концентрации СРБ.
Классические методы определения концентрации СРБ в плазме/сыворотке крови – это радиальная иммунодиффузия, иммунотурбидиметрия и нефелометрия. Повышенные концентрации СРБ, которые определяются при патологии, находятся в интервале 5–500 мг/л и более, т.е. лежат в пределах диапазона концентраций, определяемых указанными методами.
В течение многих лет диагностическое значение СРБ соотносили именно с показателями, превышающими 5 мг/л, констатируя отсутствие системного воспалительного ответа при концентрации СРБ менее 5 мг/л. Точное определение концентрации СРБ не считали клинически значимым.
Иммобилизация антител к СРБ на частицах латекса увеличило чувствительность определения белка примерно в 10 раз. Нижняя граница области определения СРБ при использовании высокочувствительной (hs – high sensitive) иммунотурбидиметрии с латексным усилением составляет примерно 0,5 мг/л. В результате, в лабораторную практику были внедрены наборы, позволяющие определять концентрации СРБ, которые раньше считались «нормальными», «следовыми» или просто «фоновыми». Сейчас такие концентрации называют базовыми. Базовая концентрация СРБ – уровень, который стабильно выявляется у практически здоровых лиц, а также у пациентов при отсутствии острого воспалительного процесса или вне обострения заболевания. Именно для определения базового уровня СРБ используют методы hsСРБ.
Основные причины, которые привели к широкому распространению метода hsСРБ:
1. hsСРБ прост и применим даже амбулаторных условиях.
2. Результаты определения hsСРБ в свежих и в замороженных образцах крови практически не отличаются.
3. В отличие от короткоживущих цитокинов (для которых характерны суточные колебания концентраций), уровни hsСРБ достаточно стабильны из-за относительно длительного периода его полувыведения.
4. Метод hsСРБ стандартизован, имеются стандарты, аттестованные ВОЗ и надежные контрольные материалы.
При интерпретации результатов определения hsСРБ следует придерживаться следующих рекомендаций: при hsСРБ < 1 мг/л – риск сосудистых осложнений (острый инфаркт миокарда, инсульт) низкий, при hsСРБ 1–3 мг/л – средний, при hsСРБ > 3 мг/л – высокий. Если уровень hsСРБ составляет > 10 мг/л, измерение повторяют и проводят обследование пациента для выявления инфекционных и воспалительных заболеваний [1, 2]
Диагностическое значение базовых концентраций СРБ [5–9, 21–26]
Сердечно-сосудистые заболевания: базовый уровень СРБ имеет прогностическое значение, которое: позволяет оценить степень риска развития:
• острого инфаркта миокарда;
• мозгового инсульта;
• внезапной сердечной смерти у лиц, не страдающих сердечно-сосудистыми заболеваниями.
При остром коронарном синдроме.Убольных нестабильной стенокардией повышенный базовый уровень hsСРБ встречается значительно чаще (у 70% пациентов), чем при стенокардии напряжения (у 20% больных). Среди больных с нестабильной стенокардией, у которых развился острый инфаркт миокарда, увеличение базового уронвня СРБ (> 3 мг/л) отмечено практически у всех (98%) пациентов.
Риск ранней летальности. При стратификации риска ранней (до 14 дней) летальности у больных с нестабильной стенокардией и острым инфарктом миокарда наиболее информативно сочетанное определение hsСРБ и уровня тропонина Т. Повышение обоих показателей (hsСРБ >1,55 мг/л, тропонин Т > 0,1 мг/л) указывает на высокий риск летального исхода. Уровни hsСРБ < 1,55 мг/л и тропонина Т < 0,1 мг/л – указывают на минимальный риск.
Осложнения после кардиохирургии. У таких больных исходно повышенный hsСРБ связан с риском ранних отсроченных осложнений после операции коронарного шунтирования. При ангиопластике со стентированием коронарных артерий у больных ИБС высокий исходный
уровень hsСРБ связан с более высоким риском последующего рестеноза. О связи уровня hsСРБ с риском осложнений после инвазивного лечения ИБС свидетельствует: только у 12% пациентов с рестенозом коронарных артерий, развившимся после ангиопластики со стентированием, уровень hsСРБ был < 5 мг/л (в сочетании с нормальным уровнем церулоплазмина, > 2 г/л). У всех больных с уровнем hsСРБ > 9 мг/л (в сочетании со сниженным уровнем церулоплазмина < 0,2 г/л) развился рестеноз коронарных артерий.
Трансплантация сердца. У таких больных болезнь коронарных артерий трансплантированного сердца – главная причина смерти спустя год и более после пересадки.
Оказалось, что в развитии этой патологии также значимы процессы хронического воспаления в сосудах сердца. Повышение базового уровня hsСРБ вдвое увеличивает риск недостаточности трансплантата на 36%. Прогрессирующая форма болезни коронарных артерий пересаженного сердца сопровождается более высокими базовыми уровнями hsСРБ в плазме.
Первичная и вторичная профилактика сердечно сосудистых заболеваний и их осложнений. Несмотря на то, что hsСРБ является независимым предиктором риска сердечно_сосудистых заболеваний и осложнений, анализ большого количества данных выявил корреляции между уровнем hsСРБ и рядом классических факторов риска (курение, ожирение, инсулинорезистентность и др.).
При отказе от курения, регулярной физической нагрузке, умеренном потреблении алкоголя, лечении ожирения снижается базовый уровень hsСРБ и снижается коронарный риск. Прием аспирина для профилактики сосудистых осложнений эффективен только у лиц с исходно повышенным базовым уровнем hsСРБ. Прием статинов с целью профилактики ИБС также эффективен у лиц с повышенным базовым уровнем hsСРБ.
В целом, hsСРБ – это независимый и сильный предиктор острого инфаркта миокарда у практически здоровых лиц среднего возраста обоего пола, у пожилых, у больных ИБС. Базовый уровень hsСРБ несет самостоятельную прогностическую информацию и дополняет данные традиционных факторов риска. Но насколько определенна такая информация?
Является ли специфичным увеличение hsСРБ?
Цитокины, которые индуцируют синтез БОФ, выполняют также и функции, не связанные с воспалением. Поэтому минимальный острофазный ответ не обязательно означает, что воспаление действительно имеет место. Полагают, что незначительное повышение СРБ не является специфическим указанием именно на воспалительный процесс. В частности, повышенный базовый уровень СРБ может наблюдаться при диабете, уремии, гипертонии, повышенной физической нагрузке, низкой физической активности, нарушениях сна, хронической усталости, при высоком или низком потреблении алкоголя, депрессии, приеме оральных контрацептивов, заместительной гормональной терапии, в третьем триместре беременности, при старении [12]. Закономерно, что в журналах стали появляться статьи, озаглавленные, например, «Слабое предсказательное значение hs-С-реактивного белка, указывает на необходимость (его) переоценки» [14, 15]. Полагают, что оценка риска кардиоваскулярных заболеваний с помощью hsСРБ может быть показательной только в комплексе с определением индекса атерогенности. Предложено также определение значений hsСРБ в диапазоне < 1, 1–3 и > 3 мг/л вместе с определением концентрации холестерина ЛНП [26].
Повышение СРБ и фибриногена могут выявляться и у больных с нестабильной стенокардией еще до развития очаговых изменений миокарда. Повышение СРБ у больных с высоким уровнем ОХС и ХС ЛПНП резко увеличивает риск возникновения осложнений. Повышенный уровень СРБ был выявлен у 90% больных с нестабильной стенокардией, а при стабильной стенокардии этот показатель оказался повышенным только у 13% больных. Более того, у больных с нестабильной стенокардией и повышенным уровнем СРБ чаще происходили ишемические атаки. У таких пациентов острый инфаркт миокарда развивался чаще, чем у аналогичной группы больных с нестабильной стенокардией и пониженным уровнем СРБ [5].
У больных со стабильной ИБС уровень СРБ может существенно варьировать, что создает определенные трудности при стратификации риска и его мониторинге.
Аналогичные колебания уровней интерлейкина-6 заставляют предполагать, что у этих пациентов выраженность воспаления не постоянна, и степень острого коронарного риска меняется во времени. В одном из недавних исследований в течение периода наблюдения от 15 дней до 6 лет концентрацию СРБ определяли (2–8 раз) у 159 больных с ИБС. При уровне СРБ до 1 мг/л коронарный риск расценивался как низкий, при 1–3 мг/л – как средний, при концентрации выше 3 мг/л – как высокий. У части пациентов дополнительно определялся уровень ИЛ-6. Взятие крови всегда проводили в клинически стабильном состоянии пациента,
при отсутствии любых сопутствующих воспалительных состояний. Уже при втором определении уровня СРБ 40,3% участников перешли в другую группу риска. Средняя вариация значений составила 1,70 мг/л для СРБ и 2,69 мг/мл для ИЛ-6. Авторы полагают: «Не исключено, что индивидуальный риск острых коронарных событий варьирует в соответствии с индивидуальными колебаниями активности воспаления» [5].
Вместе с тем, несмотря на убедительно показанные механизмы участия СРБ в атерогенезе и продемонстрированное ухудшение прогноза у пациентов с различными вариантами ИБС при повышении концентрации СРБ, остается открытым вопрос, является ли СРБ сам по себе фактором риска или же только маркером развития осложнений заболеваний сердечно-сосудистой системы?
Является ли повышение уровня СРБ
самостоятельным фактором риска атеросклероза?
Как указывалось, повышенные концентрации СРБ достаточно достоверно предсказывают атеротромботические события и последствия после ОИМ и указывают на ключевую роль воспалительных процессов в атерогенезе.
Достоверно показано, что СРБ способен специфически связываться с ЛПНП, с модифицированными ЛПНП, с поврежденными и мертвыми клетками, связанный СРБ способен активировать комплемент. Более того, СРБ обнаруживается в атероме, в бляшках, и в местах повреждений при ОИМ. Полагают, что все это говорит во_первых, о возможном участии самого СРБ в патогенезе атеросклероза и если это действительно так, то, вовторых о необходимости разработки препаратов, которые, блокируя, по крайней мере, некоторые из перечисленных способностей СРБ к связыванию, оказывали бы тем самым, терапевтическое или профилактическое действие [18, 29].
Действительно, воспаление, по-видимому, играет существенную роль в развитии тех острых коронарных синдромов, в основе которых лежит формирование нестабильной атеросклеротической бляшки. Такая бляшка теряет стабильность из-за нарушения (под действием активированных макрофагов) целостности фиброзной покрышки с обнажением детрита липидной сердцевины и присоединением тромбоза. Более того, результаты нескольких популяционных исследований способствовали формированию представлений о СРБ как о факторе риска связанных с атеросклерозом заболеваний сердечно-сосудистой системы. Данные исследований, проводившихся в популяции, имевшей несколько факторов риска ИБС, позволяют считать СРБ по крайней мере, дополнительным фактором риска ИБС, особенно значимым у курящих. Изучение роли повышенного СРБ у практически здоровых мужчин (большую часть обследуемых составляли врачи общей практики) привело к заключению, что у практически здоровых мужчин среднего возраста высокие базовые значения СРБ способствуют возрастанию риска сердечно-сосудистых осложнений. При проведении исследования сонных артерий у здоровых детей оказалось, что умеренное повышение концентрации СРБ сочеталось с достоверным увеличением индекса толщины интима/медиа сонных артерий [7].
В начале 2005 г. опубликованы результаты работы двух независимых исследовательских групп, которые пришли к выводу, что СРБ принимает активное участие в процессах закупоркиартерий и, следовательно, в возникновении инсульта и сердечных приступов. Авторы подчеркивают, что чем выше содержание СРБ, тем больше вероятность сердечно-сосудистой катастрофы [16, 24].
По решению Американской Ассоциации Сердца (American Heart Association_AHA) СРБ рекомендуется включить в план скринингового обследования пациентов с умеренным риском сердечно_сосудистой патологии [24].
СРБ – фактор риска онкологических заболеваний?
Если риск патологии сердца, вызываемый повышением СРБ может быть связан с его с повреждающим действием на стенки сосудов, то относительно участия СРБ в онкогенезе пока ясности нет. В проспективном 11-летнем исследовании, включавшем 22 887 взрослых пациентов, показано, что у лиц с высоким уровнем СРБ риск развития рака толстой кишки был в 2 раза выше. Предположено, что повышение уровня СРБ при отсутствии воспаления, следует рассматривать как фактор риска [8].
Однако результаты 10-летнего ретроспективного исследования, в которое были включены 27913 женщин исследований, показали, что риск развития рака толстого кишечника практически не зависел от исходного уровня СРБ [32]. Недавно появились данные о возможности взаимосвязи уровня СРБ с раком простаты [13]. Высказано мнение, что хроническое воспаление может быть мишенью для терапии, направленной на предотвращение и лечение этого тяжкого недуга [11]. В настоящее время очевидно, что для выяснения вопроса является ли СРБ неспецифическим маркером злокачественных заболеваний и (или) фактором риска их возникновения, необходимы дальнейшие исследования.
СРБ: перспективы применения и изучения
Массовые измерения уровней СРБ, проведенные в последнем десятилетии для целей клинической диагностики, а так же изучение структуры и многочисленных функций этого белка привели к новым представлениям как о его диагностической ценности, так и о его возможном участии в возникновении и развитии некоторых патологий. Стало еще более очевидным, что, измерения концентраций СРБ, в особенности, его базовых концентраций, тестируемых с помощью hsСРБ теста, должны проводится в комплексе с измерениями других биохимических и иммунологических показателей, выбор которых может диктоваться многими факторами. Результаты таких комплексных анализов имеют большое значение не только для конкретного лечащего врача, но и, будучи обобщенными и опубликованными, могут иметь важное значение для разработки различных специализированных диагностических наборов, включающих измерение как СРБ, так и hsСРБ.
Литература
1. Шевченко О.П. Белки острой фазы воспаления// – Лаборатория. – 1996. – №1.
2. Фомин В.В., Козловская Л.В. С-реактивный белок и его значение в кардиологической практике// Журнал доказательной медицины для практикующих врачей. – 2003. – №5.
3. Agrawal A., Cha_Molstad H., Samols D., Kushner I. Transactivation of C_reactive protein by IL_6 requires synergistic interactions of CCAAT/enhancer binding protein в (C/EBP) and Rel// J Immunol. 2001, 166:2378–2384
4. Agrawal A., Cha_Molstad H., Samols D., Kushner I. Overexpressed nuclear factor B can participate in endogenous C_reactive protein induction, and enhances the effect of C/EBPв and signal transducer and activator of transcription_3// Immunology 2003, 108:539–547.
5. Berk B.C., Weintraub W. S., Alexander R.W. Elevation of C_reactive protein in «activ» coronary artery disease// Am. J. Cardiol. 1990: 98: 2219–2222
6. Bogaty P., Brophy J.M., Boyer L., Simard S. et al. Fluctuating inflammatory markers in patients with stable ischemic heart disease// Arch Intern Med. 2005 165(2):221–226.
7. Cao J.J., Thach C., Manolio T.A. et al. C_reactive protein, carotid intima_media thickness, and incidence of ischemic stroke in the elderly: the Cardiovascular Health Study// Circulation. 2003;108:166–170.
8. Erlinger T., Platz E. , Rifai N., Helzlsouer K. C_reactive protein and the risk of incident colorectal cancer. C_reactive protein and the risk of incident colorectal cancer// JAMA. 2004;291(5):585–590.
9. Futterman L., Lemberg L. High sensitivity C_reactive protein is the most effective prognostic measurement of acute coronary events// J Critical Care 2002, 11,5, 482–486.
10. Khreiss T., Jo’ zsef L., Potempa L., Filep J. Conformational Rearrangement in C_Reactive Protein Is Required for Proinflammatory Actions on Human Endothelial Cells Circulation// 2004;109:2016–2022.
11. Kovacs A., Green F., Hansson L. et al. A novel common single nucleotide polymorphism in the promoter region of the C_reactive protein gene associated with the plasma concentration of C-reactive protein// Atherosclerosis. 2005;178:193–198.
12. Kushner I. C_reactive protein elevation can be caused by conditions other than inflammation and may reflect biologic aging// Cleveland Clinic Journal of Medicine, 2001, 68:535–537.
13. Lehrer S., Diamond E., Mamkine B. et al. C_reactive protein is significantly associated with prostate_specific antigen and metastatic disease in prostate cancer// BJU Int. 2005;95:961–962.
14. Levinson S., Miller J., Elin R. Poor Predictive Value of HighSensitivity C_Reactive Protein Indicates Need for Reassessment//Clinical Chemistry, 2004, 50:1733 – 1735.
15. Levinson S. Brief review and critical examination of the use of hs_CRP for cardiac risk assessment with the conclusion that it is premature to use this test// Clinica Chimica Acta,2005, 356:1–8.
16. Nissen S., Tuzcu E., Schoenhagen P. et al. Reversal of Atherosclerosis with Aggressive Lipid Lowering (REVERSAL) Investigators// N Engl J Med. 2005;352:29–38.
17. Paimany B. Clinical application of high_sensitivity C-reactive protein// Cardiol Rev., 2002;19:19–22.
18. Pate V., Robbins M., Topol E. C_reactive protein: A 'golden marker' for inflammation and coronary artery disease// Cleveland Clinic Journal of Medicine, 2001, 88:521–534.
19. Pepys M., Hirschfield G. C_reactive protein: a critical update//J. Clin. Invest, 2003, 111:1805–1812.
20. Pepys M. CRP or not CRP? That Is the Question// Arterioscler. Thromb. Vasc. Biol., 2005; 25: 1091–1094.
21. Ridker P., Hennekens C., Buring J., Rifai N. C_reactive protein and other markers of inflammation in the prediction of cardiovascular disease in women// N Engl J Med 2000;342:836_843.
22. Ridker P., Rifai N., Rose L., Cook N.. Comparison of C_reactive protein and low_density lipoprotein cholesterol levels in the prediction of first cardiovascular events// N Engl J Med 2002;347:1557_1565.
23. Ridker P., Buring J., Cook N., Rifai N. C_reactive protein, the metabolic syndrome and risk of incident cardiovascular events// Circulation 2003; 107:391–397.
24. Ridker P., Cannon C., Morrow D. et al. Pravastatin or Atorvastatin Evaluation and Infection Therapy_Thrombolysis in Myocardial Infarction 22 (PROVE IT_TIMI 22) Investigators. C_reactive protein levels and outcomes after statin therapy// N Engl J Med. 2005;352:20–28.
25. Rifai N. High-Sensitivity C_Reactive Protein: A Useful Marker for Cardiovascular Disease Risk Prediction and the Metabolic Syndrome// Clin. Chem, 2005; 51: 504–505.
26. Rifai N., Ridker P. Proposed cardiovascular risk assessment algorithm using high_sensitivity C_reactive protein and lipid screening// Clin Chem 2001;47:28–30.
27. Szalai A., Wu J., Lange E. et al. Single_nucleotide polymorphisms in the C-reactive protein (CRP) gene promoter that affect transcription factor binding, alter transcriptional activity, and associate with differences in baseline serum CRP level// J Mol Med. 2005; 83:440–447.
28. TilletW., Francis T: Serological reaction in pneumonia with a non_protein somatic fraction of Pneumococcus//J Exp Med;1930; 52: 561–571.
29. Verma S. C_reactive protein incites atherosclerosis// Can J Cardiol 2004;20 (Suppl B) B:29B–31B.
30. Verma S., Szmitko P., Yeh E. C_Reactive Protein Structure Affects Function//Circulation, 2004;109:1914–1917.
31. Volanakis J. Human C_reactive protein: expression, structure, and function// Mol. Immunol. 2001, 38:189–197.
32. Zhang S., Buring J,, Lee I. et al. C_reactive protein levels are not associated with increased risk for colorectal cancer in women//Ann Intern Med. 2005;142:425–432.
|
автор: Вельков В.В. ЗАО «ДИАКОН», г. Пущино год издания: 2006 |
|



